胃がんのはなし
- 2023.04.19
- ASUNARO No.113
- がん, 特集, 胃がん
はじめに
胃がんは以前は男女ともに日本人のがん死亡の第1位でしたが、戦後、徐々に減少しており、2021年の統計では男性のがん死亡数の3位、女性では5位でした※1。胃がんの発生要因にピロリ菌(ヘリコバクター・ピロリ)感染が関係していることが判っています。その他の要因として、喫煙、塩分の過剰摂取などが胃がん発生の危険性を高めるといわれています。
沖縄県はピロリ菌の感染率が全国平均とあまり差がないにもかかわらず、胃がんに罹患する患者は全国一少ない地域です。その理由としては、沖縄県のピロリ菌の遺伝子が他の都道府県のそれとは異なることが関係しているようです。しかし、沖縄県がん登録事業報告によると2018年には沖縄県でも胃がんは男性のがん死亡の3位、女性のがん死亡の6位であり、全国の統計と同様の順位となっています。
※1 出典:国立がん研究センターがん情報サービス「がん登録・統計」 https://ganjoho.jp/reg_stat/statistics/stat/summary.html
胃がんとは
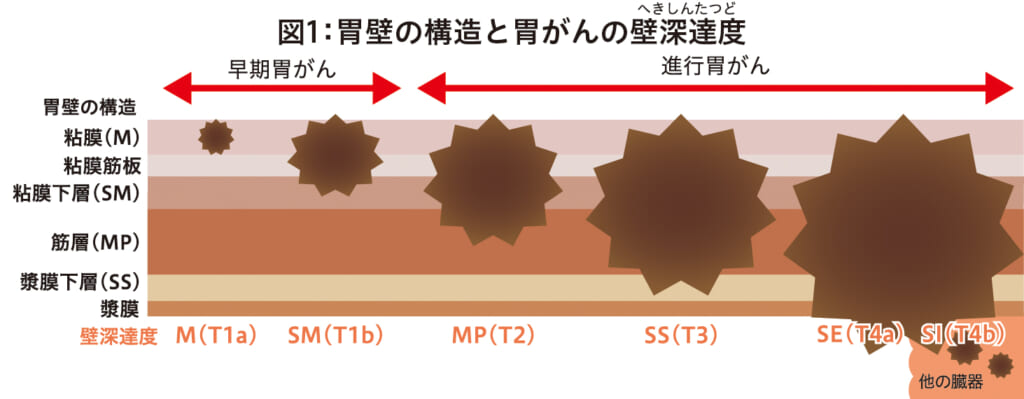
胃がんは胃の壁の最も内側にある粘膜の細胞が何らかの原因でがん細胞となり無秩序に増えていくことで発生し、大きくなるにつれて粘膜から徐々に胃壁の外側へ向かい深く進んでいきます。
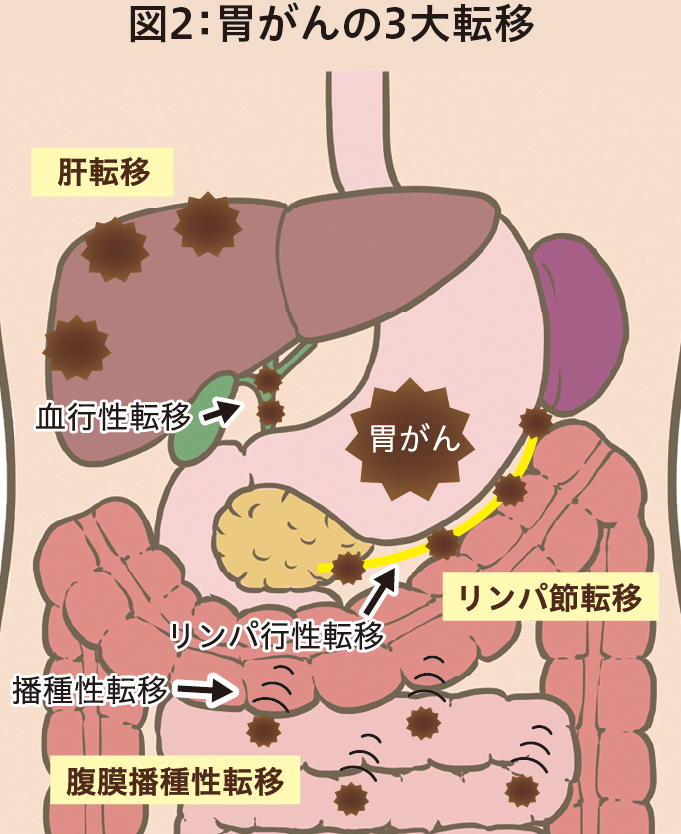
胃がんが粘膜またはその次の層である粘膜下層にとどまっていると早期胃がん、それより深い層(固有筋層、漿膜下層、漿膜)にまで進むと進行胃がんといいます。図1さらに進むと胃の最外層である漿膜を破って露出し、お腹の中にがん細胞がばらまかれた状態になることがあり、これを腹膜播種といいます。また、がん細胞が胃壁のリンパ管や血管に入ることでリンパ液や血液の流れに乗ってリンパ節に転移したり、肝臓などの臓器へ転移したりすることがあります。図2胃がんの進行度は、がんが胃の壁のどこまで進んでいるか(深達度といいます)、リンパ節転移があるか、肝転移があるか、腹膜播種があるか、肝臓以外の臓器(肺、骨など)に転移があるかなどの項目の組み合わせで決まります。
胃がんの症状
早期胃がんでは、無症状であることが多く、健診や他の病気の検査で発見されることが多いです。進行胃がんになると、食欲不振、体重減少、胸やけ、嘔吐、黒色便などの症状が出現することがあります。
胃がんの診断・検査
上部消化管内視鏡検査(胃カメラ)
胃がんの有無を直接確認することができます。胃内でのがん病変の部位、がんの大きさ、深達度などを評価するとともに、組織を採取することで病理診断による胃がんの診断確定につながります。
上部消化管造影検査(バリウム検査)
バリウムなどの造影剤を飲みレントゲン撮影を行い、食道、胃、十二指腸を造影します。がん病変の部位や大きさなどを客観的に評価することができ、手術を行う場合は、胃を切る範囲や再建方法を決めるのに役立ちます。
腹部超音波検査(エコー検査)
胃がんが周囲臓器に浸潤していないか、肝転移や腹部リンパ節転移がないか、腹水がないかなどの評価を行います。
CT検査
腹部超音波と同じような項目の評価を行うほか、肺転移や頚部リンパ節への転移の有無などの評価を行います。
施行された画像検査などをもとに治療方針を決定します。
胃がんの内視鏡的治療
がんが局所にとどまっていてリンパ節や他の臓器に転移していなければ、局所を切除することで根治できる可能性があります。早期胃がんのうち、粘膜にとどまるがん症例ではリンパ節転移の可能性は低く、内視鏡(いわゆる胃カメラ)での手技で腫瘍が切除できる場合があります。ただし、胃がんの深達度診断は難しく、粘膜がんと診断して内視鏡的に切除(内視鏡的粘膜下層剥離術)を施行しても、術後の病理検査で粘膜下層まで達していると診断されることもあり、がんの取り残しが疑われたりリンパ節転移のリスクが高いと判断される場合、追加切除のために手術が行われることもあります。
内視鏡的切除の適応とならない早期胃がんや、周囲臓器への浸潤、他臓器への転移、腹膜播種がなく切除可能と判断される進行がんではまず手術が検討されます。
胃がんの外科治療
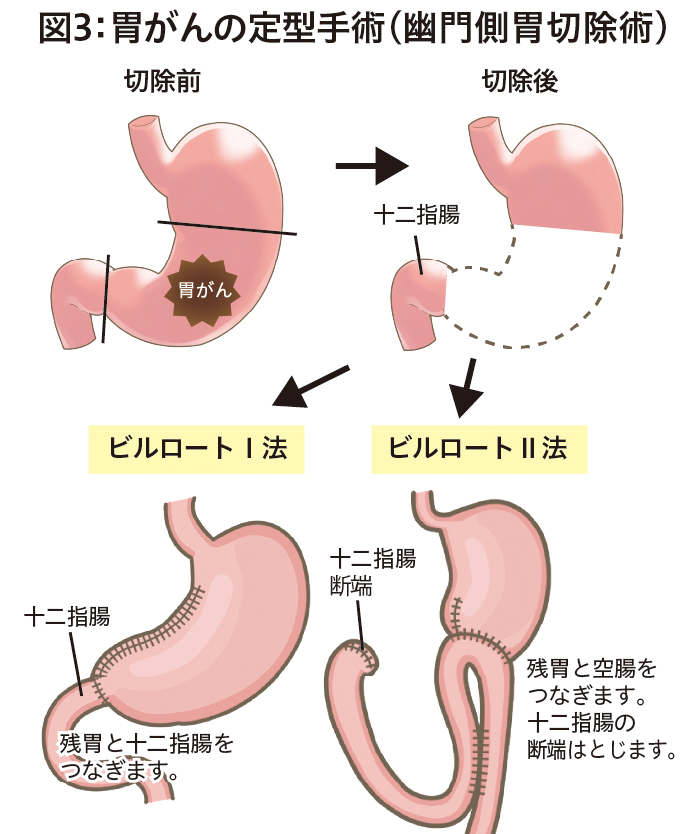
胃がんの手術では病変を含めて胃の一部または全てを切除するとともに、胃周囲のリンパ節を摘出するリンパ節郭清、さらに食物が通過できるように残胃または食道と腸とをつなぎ直す再建術を行います。胃の切除範囲は胃がんの占拠部位と進行度などで決まり、胃の出口側を3分の2ほど切除する幽門側胃切除術が最も多く行われており、図3その他に胃全摘や胃の入口側を切除する噴門側胃切除術などが施行されています。
胃切除術を行う方法として、お腹を20センチほど切開して行う開腹手術のほか、近年では腹腔鏡下手術、ロボット支援下腹腔鏡下手術も行われています。しかし、腹腔鏡下手術やロボット支援下手術は開腹手術に比べ手技が難しい面があり、十分な知識と経験が必要とされています。そのためStageⅠの胃がんに対する幽門側胃切除術については、腹腔鏡下手術の成績が開腹手術に劣らないことが示されたため腹腔鏡下手術を選択することも勧められますが、胃全摘術やStageⅡ、Ⅲの胃がんに対する胃切除術は、現時点ではどの施設で行っても開腹手術に劣らない手術ができるという保証がなく、強く勧めることはできないとされています。ロボット支援下手術については、近年普及が進んでいますが、手術を行える資格や施設の基準などを設定し慎重に進められており、現時点ではどこの病院でも行える手術ではありません。
胃がんに対する化学療法
手術後、切除した胃やリンパ節の病理診断や術中所見などから最終的な進行度が判明します。StageⅠであればその後は経過観察となりますが、StageⅡ、Ⅲであった場合、術後補助化学療法が勧められます。いわゆる抗がん剤治療を術後半年または1年間施行することになります。
腹膜播種、肝転移やその他の臓器への転移などがありStageⅣと診断された場合、手術の適応はなく、化学療法が勧められます。
最後に
がんの統計2022によると、2012~13年に診断された胃がん症例の5年相対生存率はStageⅠでは96%であり、早期に発見されれば治る可能性が高いと考えられます。ですから、何らかの症状がある人はもちろん、特に症状がなくても40歳をめどに胃がん検診を毎年、受けることをお勧めします。
表1:がん診療連携拠点病院等(都道府県推薦病院含)における5年相対生存率 胃がん・男女計(2012-2013年診断例)
| Stage | % |
|---|---|
| Ⅰ | 96.0 |
| Ⅱ | 69.2 |
| Ⅲ | 41.9 |
| Ⅳ | 6.3 |
著者 -Author-
ハートライフ病院 外科 消化管外科部長
比嘉 宇郎(ひが たかお)
【プロフィール】
平成2年に琉球大学医学部を卒業し、同大学で臨床研修を修了。その後、那覇市立病院、浦添総合病院、ハートライフ病院、豊見城中央病院、新潟県立がんセンター、北部地区医師会病院、県立南部医療センターなどで臨床経験を積み、令和2年4月よりハートライフ病院へ入職。令和4年に消化管外科部長に就任。現在に至る。
【学会認定および所属学会】
日本外科学会専門医および指導医、日本消化器外科学会専門医および指導医、日本消化器外科学会消化器がん外科治療認定医
かりゆし会の採用情報
かりゆし会では新しい仲間を募集しています

ハートライフ病院・ハートライフクリニック・ハートライフ地域包括ケアセンターを運営する社会医療法人かりゆし会の医師・看護師・薬剤師等の求人・転職・採用・リクリート情報を掲載しています。
-
前の記事

WLBを大切にやりがいをもって働くことを目指そう! 2023.04.19
-
次の記事
記事がありません
