がん診療にかかせない病理診断
- 2020.11.12
- ASUNARO No.103
- がん, 特集

患者さんと直接顔を合わせることはありませんが、様々な病気の診断を各診療科にまたがって支援しているのが病理診断科であり、特に「がん」についてはその診断を確定する責任を負っています。ハートライフ病院では年間4,000件を超える組織診断、6,000件を超える細胞診断を行っていますが、今回は病理診断科の仕事について、がん診療での役割を中心にお話させていただきます。
そもそも「がん」とは
人体のほぼすべての組織で、日々新しい細胞が一定の割合で増え、古い細胞と順序よく入れ替わっています。これは組織が正常に働くためにはとても重要なことですが、遺伝子の異常によって増えるスピードが必要以上に早くなった異常な細胞が増え、ある程度の塊を作るようになると「腫瘍」と呼ばれます。さらにその中にはそのまま際限なく増え続け、周りの組織を破壊して最終的には患者さんを死に至らしめてしまうものがあります。こういった腫瘍のことを「悪性腫瘍」すなわち「がん」といいます。
ですので「がん」の診断を確定させるためには、必要以上に細胞が増えていることと、周りの組織を破壊していることの2点を確認しなければなりません。進行がんであればこれらのことは、CTやMRI、内視鏡といった画像診断でほぼ間違いなくわかりますが、早期がんの場合は「必要以上に増えていること」「周りを破壊していること」を顕微鏡で確認する必要がでてきます。そこで病理診断の出番となります。
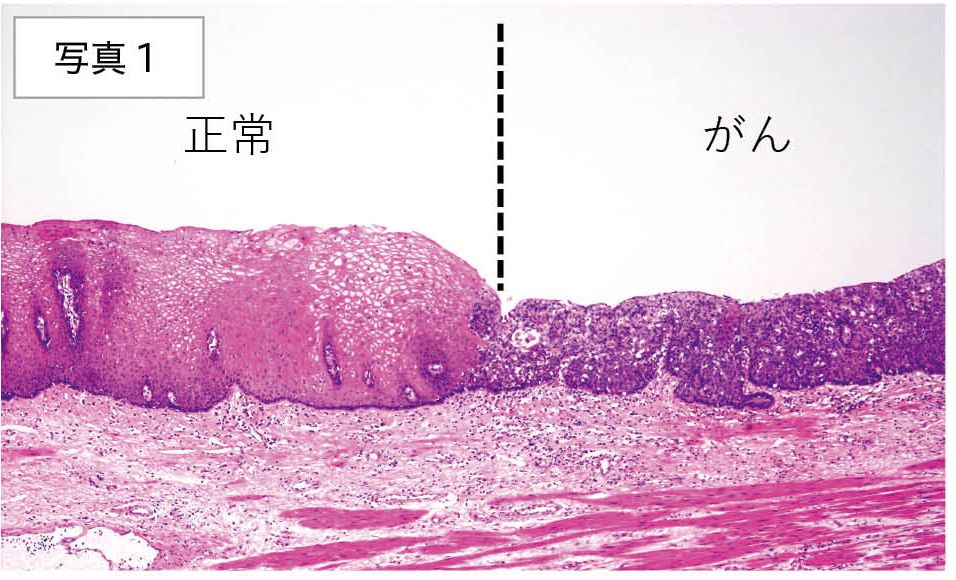
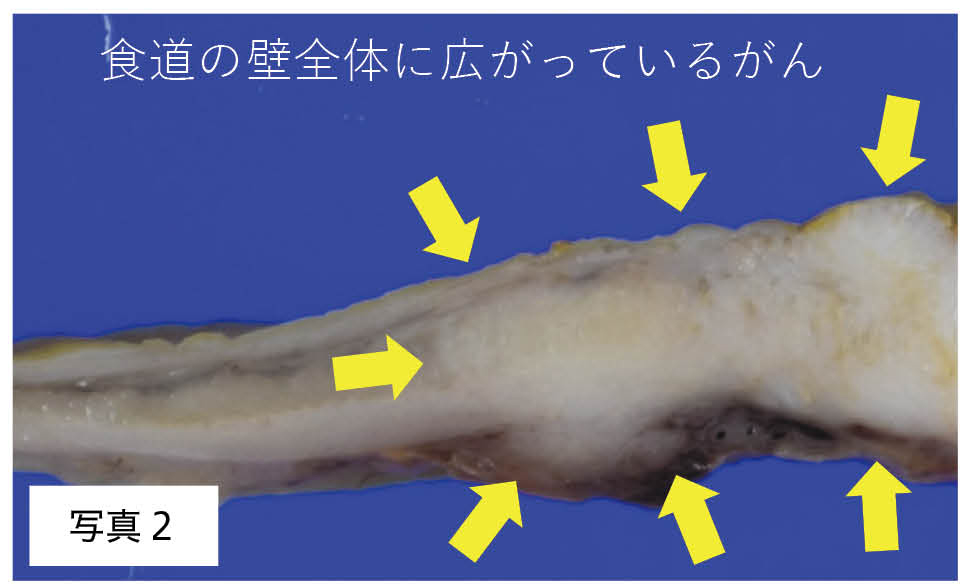
写真1は食道の正常とがんの境界部分の顕微鏡像です。食道の一番表面は皮膚と同じで扁平上皮という組織からなります。下の方で新しい細胞が生まれ、古くなった細胞が表面から剥がれ落ちていくのが正常な状態です。しかし右側の部分では異常に細胞が増えており、色が濃く見えています。さらにもっと進んだ部分の割面では、表面だけではなく食道壁の構造を破壊しながら内部にまで潜り込んでいることが確認できます(写真2)。
がんの治療方針と病理診断
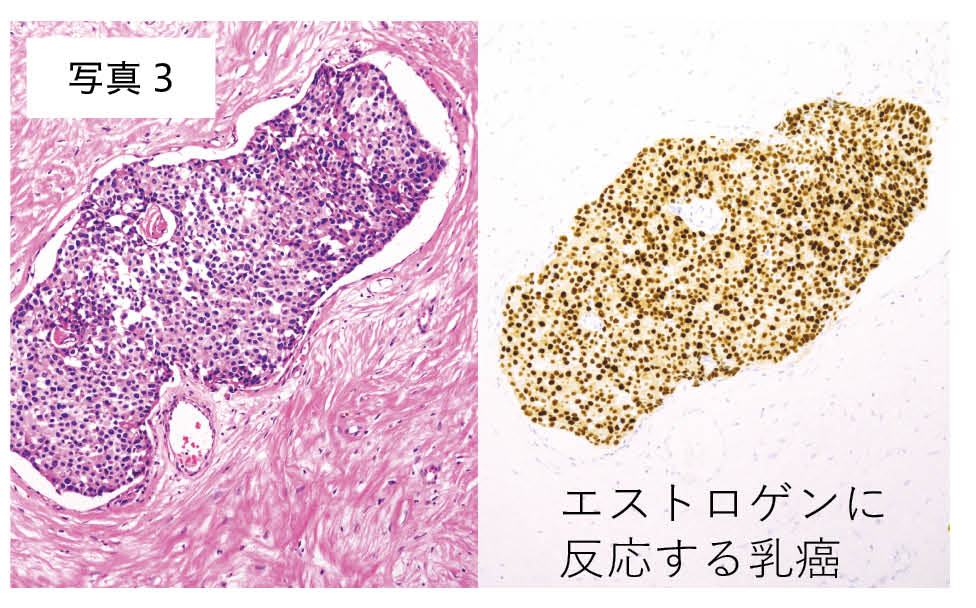
がんに対して手術、内視鏡、化学療法、放射線といった治療方針を決めるためには、がんの広がりと種類を知らなければなりません。がんの広がりを調べるのは主に画像診断の役割ですが、がんの種類を決めるのはやはり病理診断の役割です。例えばひとくちに肺がんといっても、扁平上皮がん、腺がん、小細胞がんといったいくつものタイプがあり、それぞれ化学療法や放射線治療に対する反応が大きく異なります。また乳がんの例でいえば、写真3は乳がん細胞のエストロゲンという女性ホルモンに対する反応をみているのですが、この結果によって化学療法で使用される薬剤が決まります。
近年は遺伝子変異などの研究から、がん治療での標的遺伝子治療薬が多数認可されてきていますが、それらの多くは通常の病理診断に加えて遺伝子などの特殊な病理診断が必要となります。がん細胞の遺伝子と正常な細胞の遺伝子は当然異なりますので、手術などで採取された組織のうち、異常な遺伝子を多く含む部分を選んで専門の検査施設に送付し、検査します。
病理組織標本ができるまで
こういった病理診断のためには、顕微鏡での観察に適した組織標本を作製しなければなりません。検査や手術で切除された組織は、採取されるとすぐホルマリンという専用の液が入った容器にいれられます。このホルマリンには病原体を死滅させる働きに加え、組織を少し硬くする働きがあります。牛肉を薄くスライスするには柔らかい生の状態ではなく、少し焼いて硬くしたほうが切りやすいのと同じ理屈です。1~2日ほどホルマリンに漬けた後、手術で切除された臓器のうち必要な部分を2~3cm大のブロックに切り出し、ロウで固めたのち薄さ3~4μmの薄さにスライスします。写真4はこの薄切作業の様子で、粘膜や脂肪、筋肉、軟骨など、組織の硬さはそれぞれまちまちですから、きれいな薄切標本を作製するには熟達した職人技が必要です。そして人体にはもともと色はついていませんので、専用の染色液を用いて染色します(写真5)。染色はほとんど自動化されていますが、特殊な染色の場合や組織の状態によってはやはり人間の手で調整が必要です。そのあと病理診断医が顕微鏡で観察しますが、先に述べたようにがんの種類を決めるために、さらに特殊検査・遺伝子検査を追加することもしばしばです。
病院での検査の多くは自動化・機械化されていますが、このように病理組織標本の作製工程はまだまだ手作業に頼っています。手術や検査が終わったら結果を少しでも早く知りたいというお気持ちは大変良くわかりますが、主治医の先生から結果を聞くまでどうしても日数を要することをご理解ください。


術中迅速診断とは
がんの手術では、根治のためにはがんをすべて取り切ることが必要です。しかし臓器を大きく切除すると手術後の回復や退院後の患者さんの生活に支障をきたすことがあります。多くの場合は手術前の検査で適切な切除範囲や手術内容を決めますが、手術中にがんの広がりをはっきりと確認しなければならない場合があります。これを術中迅速診断といいます。
例えば乳がんでは、はじめにがんが転移すると考えられているセンチネルリンパ節を手術中に検査し、もしそこに転移がなければ、わきのリンパ節は取らないという判断が行われます。また卵巣がんが疑われる場合では、手術中に腫瘍の悪性度を検査することで、卵巣だけでなく子宮も切除するかどうかを決めることがあります。また食道がんや胃がんの場合では、がんが取り切れたかどうか、切除断端の判定が必要なことも多くあります。
もちろん手術中ですので結果は迅速に出さなければならず、標本も特殊な方法で10~20分程度で作成します。どうしても通常の方法に比べ標本の品質は劣ってしまいますので、術中迅速診断は最終診断と食い違うことがまれに生じえます。
病理解剖について
そして最後に。入院患者さんが闘病の末お亡くなりになられた際に、主治医からご遺族に対して病理解剖についての説明が行われることがあります。ご遺族が了承された場合にはご遺体は解剖にふされますが、その解剖を実際に担当するのも病理医の大事な務めです。この解剖で得られた診断結果は、多数の医師が参加する病院内の検討会において生前の診療内容とあわせて検討され、そして今後の医療に活かされることとなります。
解剖にあたっては常にご遺体に礼を失することなく、かつ真摯に向き合っているつもりです。不幸な転帰をとられ、主治医から解剖についての依頼があった際にはご遺族の方はどうぞ前向きにご検討ください。ご遺族と直接お会いすることはありませんが、病理医からのお願いです。
著者 -Author-
ハートライフ病院 病理診断科 病理診断科部長
青山 肇
プロフィール
2000年に琉球大学医学部を卒業後、同第一内科、同腫瘍病理学講座、琉球大学病院病理診断科などを経て2020年2月より現職。医学博士。
<学会認定等>
日本病理学会学術評議員・指導医・専門医、日本臨床細胞学会専門医、日本消化器病学会専門医、日本内科学会認定内科医
この著者の関連ページ
かりゆし会の採用情報
かりゆし会では新しい仲間を募集しています

ハートライフ病院・ハートライフクリニック・ハートライフ地域包括ケアセンターを運営する社会医療法人かりゆし会の医師・看護師・薬剤師等の求人・転職・採用・リクリート情報を掲載しています。
-
前の記事

危険な動脈硬化 2020.11.12
-
次の記事
記事がありません
